Mujer de 64 años sin Historia Cardiovascular (HCV) y sin Factores de Riesgo Cardiovascular (FRCV) conocidos. Inicia ejercicio a las 7:00 horas y a los pocos minutos presenta dolor precordial de perfil isquémico. Fue valorada por médico particular quien refiere con cardiólogo, el cual realiza electrocardiograma (ECG) de 12 derivaciones en el que observa elevación del segmento ST en derivaciones de la cara inferior (DII, DIII y aVF) y lateral baja (V5-V6), desnivel negativo del segmento ST en derivaciones de la cara anterior (V1-V4) y lateral alta (DI y aVL), con ritmo nodal y FC estimada en 48 lpm, por lo cual se traslada a la institución en ambulancia.
Clínicamente la paciente ingresó conciente pero aletargada, respondía en frases cortas, la piel fría y el tiempo de llenado capilar era evidentemente mayor a 2 segundos, con Presión Arterial Media (PAM) mayor a 65 mmHg.
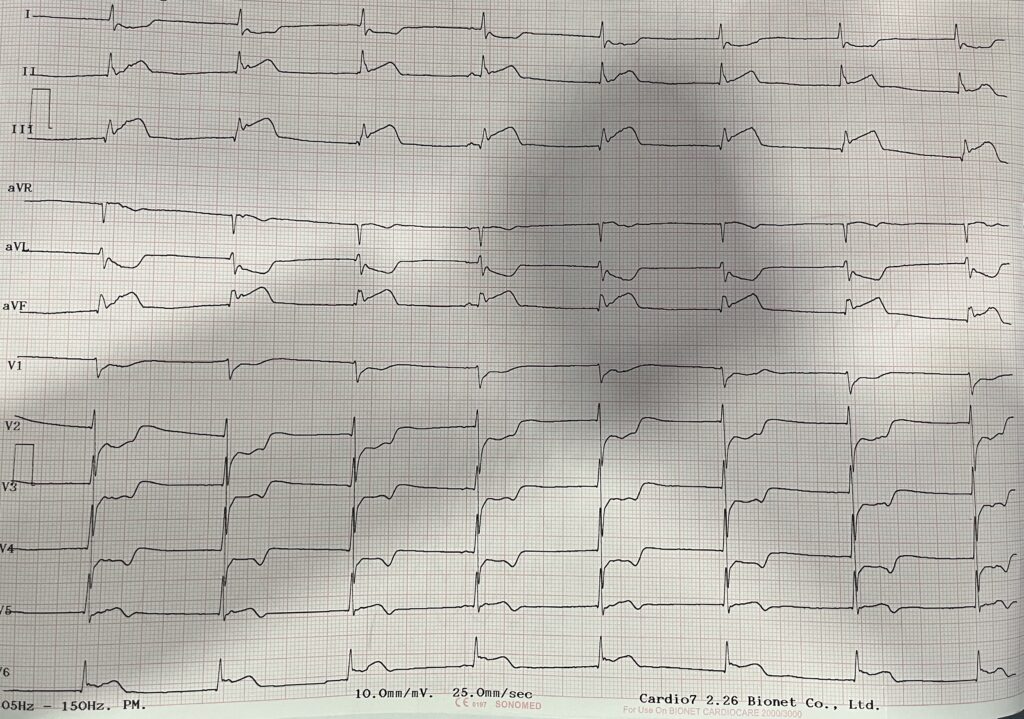
¿Por qué sucede esto y qué tan grave es esta situación? ¿Con qué frecuencia ocurre? Busquemos algunas referencias que nos ayuden a responder estas preguntas.

La guía 2025 para el manejo de los Síndromes Coronarios Agudos de la ACC/AHA/ACEP/NAEMSP/SCAI1 menciona que los pacientes que se presentan con Infarto Agudo del Miocardio (IAM) y FEVI <40% tienen riesgo incrementado de presentar Fibrilación Auricular de nuevo inicio, bradiarritmias (como en esta paciente) y arritmias ventriculares. Esto incrementa en los pacientes que no reciben alguna estrategia de reperfusión, sea fibrinolisis o Intervencionismo Coronario Percutáneo (ICP).
Y, ¿cuál es el tratamiento inmediato para la condición de está mujer que llega con nosotros a la Sala de Urgencias? Recordamos qué pasa, pero también actuamos prontamente, que aquí sí tenemos una urgencia verdadera y que puede comprometer la vida de un momento a otro.
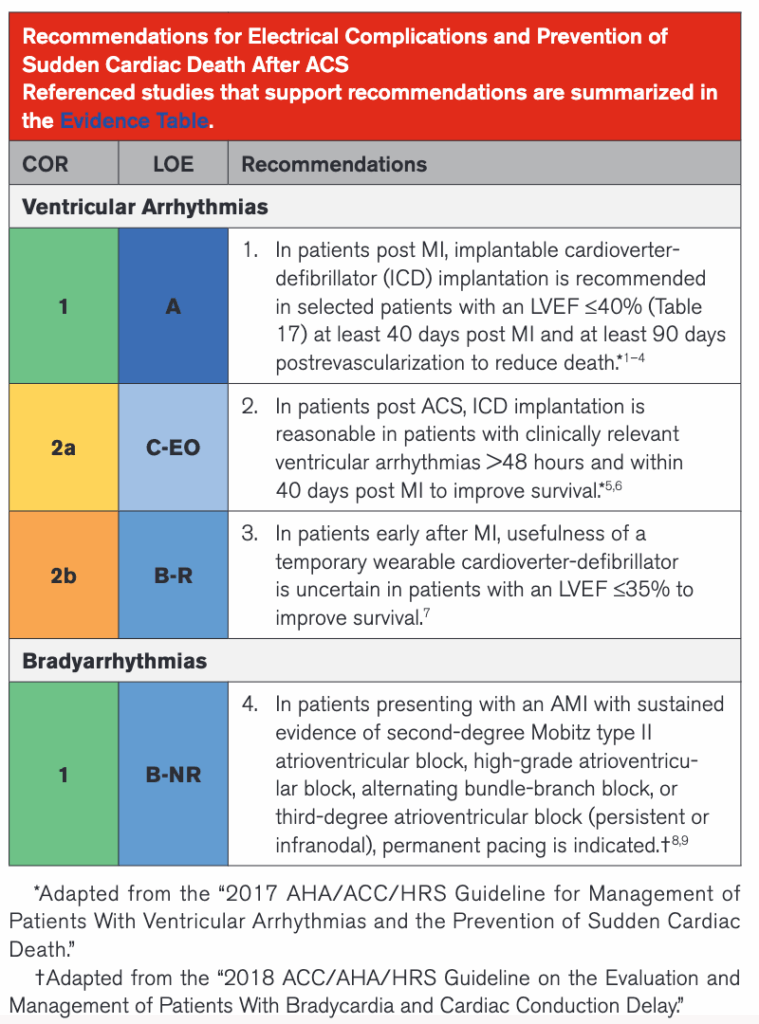
Pues bien, para las bradiarritmias en el contexto de IAM, la guía 2025 nos dice que la colocación de un marcapasos permanente está indicada. Y eso fue lo que buscamos hacer tan pronto arribó la paciente y, aun en la camilla de la ambulancia, la acercamos al monitor desfibrilador de nuestra área de reanimación, presentando a los pocos segundos crisis convulsivas asociadas a una frecuencia cardíaca de tan solo 20 lpm. Así que, como si se tratara de un código mega en ejercicio de simulación de ACLS, nuestro escenario es otro en unos pocos segundos. Hay que dar soporte de vida y se indica al personal disponible colocarse ante un inminente escenario de parada cardiorrespiratorio pero, nuevamente y trás unos pocos segundos, se observa en el monitor que la frecuencia cardíaca comienza a subir y la paciente muestra respuesta espontánea. Así de rápidos los cambios y cortos los escenarios.
La frecuencia sigue subiendo hasta instaurarse una Taquicardia Ventricular (TV) monomórfica con pulso con 170 lpm y sin cambios clínicos en la paciente (conciente pero aletargada, tiempo de llenado capilar largo y presión arterial 106/68 mmHg).
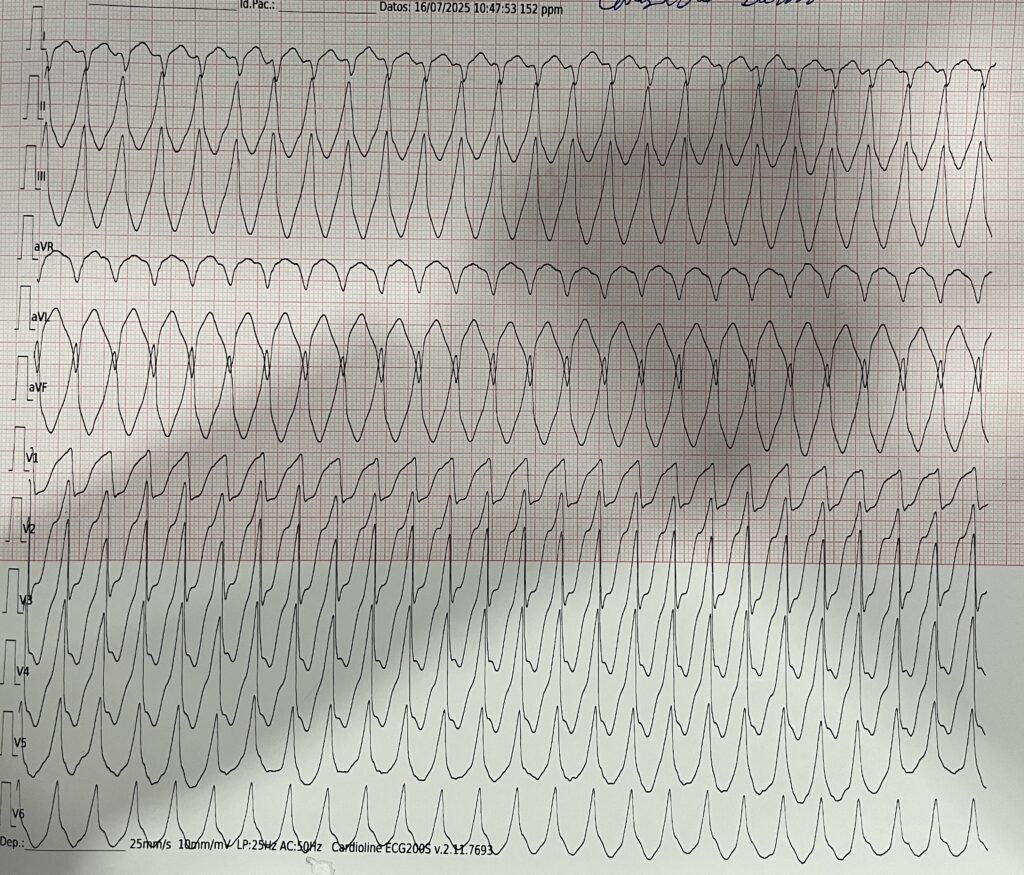
Y, ahora, ¿qué hacemos? Pues dar manejo a la taquiarritmia inestable (ventanas clínicas de hipoperfusión tisular positivas en esta mujer). Veamos puntos clave recomendados en el Algoritmo de Taquicardia con Pulso2 del manual ACLS vigente al día de hoy:
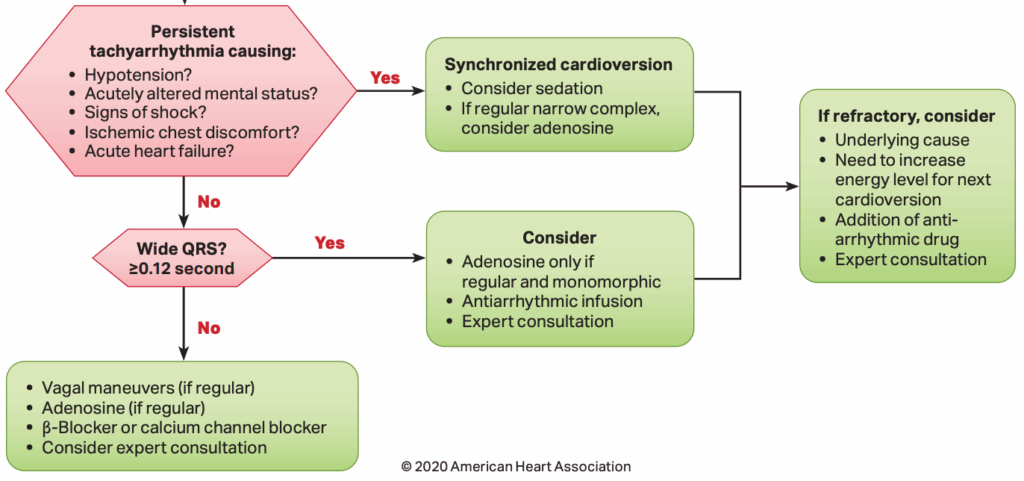
En nuestra paciente la taquiarritmia generó alteración del estado mental y tiempo de llenado capilar distal, por lo cual realizar una cardioversión sincronizada estaba indicado. ¿Qué pasó después? Eso lo dejaremos para otra ocasión.
Espero lo compartido les sea de utilidad y no olviden dejarme sus comentarios.
https://www.canva.com/design/DAGuzuiR1ws/9R5ar7VRwb-08HPJWyOipw/edit?utm_content=DAGuzuiR1ws&utm_campaign=designshare&utm_medium=link2&utm_source=sharebutton
https://www.canva.com/design/DAGu21PLgas/G3lCvQOCqX61A0l9LBtZIw/edit?utm_content=DAGu21PLgas&utm_campaign=designshare&utm_medium=link2&utm_source=sharebutton
https://www.canva.com/design/DAGu3F1va80/oOXW-kDQvMPCJN8yZBO54A/edit?utm_content=DAGu3F1va80&utm_campaign=designshare&utm_medium=link2&utm_source=sharebutton