
El pasado sábado 12 de octubre de 2024 tuve la oportunidad de participar en una mesa de trabajo platicando sobre el ‘Uso del ácido tranexámico en traumatismo craneoencefálico’, dentro del IX Congreso SOMETH (Sociedad Mexicana de Trombosis y Hemostasia) realizado en la ciudad de Oaxaca de Juárez, Oaxaca.
Desde que conocí de mi participación en este evento, la emoción de hablar de este tema que está en curso de instaurarse como una medida rutinaria en múltiples escenarios que vemos en el Servicio de Urgencias, se hizo presente. Si bien es cierto que el ácido tranexámico ha demostrado su utilidad y seguridad en escenarios específicos donde el común denominador es la hemorragia, y la hiperfibrinolosis subyacente, su uso clínico cotidiano ha tenido retrasos considerables por diversas circunstancias, particularmente el factor económico para las instituciones.
Bien, en la revisión del tema, me he encontrado con datos importantes y significativos en la validación de este fármaco en los pacientes con daño cerebral traumático. A continuación les comparto algunos de ellos:
- El ácido tranexámico (AT) fue desarrollado a partir de los trabajos en hemostasia de los médicos japones Dr. Shosuke Okamoto y Dra. Utako Okamoto, esposos y compañeros de trabajo, allá por la década de los 40’s del siglo pasado. Se precisa que en el año 1962 se descubrió la sustancia 1-(aminometil)-ciclohexano-4 ácido carboxílico, el cual sería renombrado más adelante como ácido tranexámico1.

- Por su mecanismo de acción, el AT es un antifibrinolítico, esto gracias a que se une al Plasminógeno en el sitio donde habitualmente se une a la fibrina (el coágulo), lo que generaría la activación a Plasmina, la responsable de la disolución del coágulo.
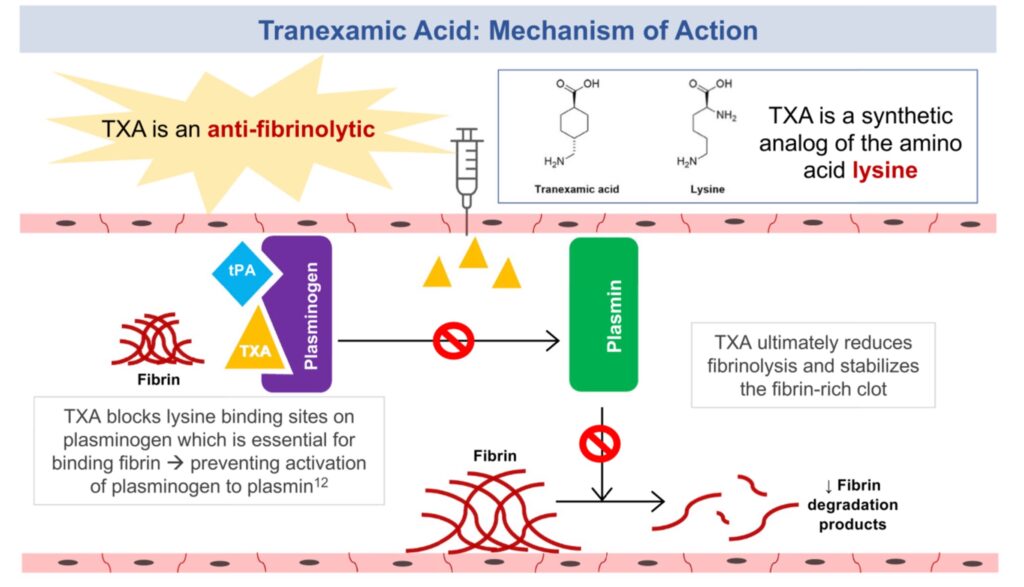
- En escenarios de trauma, el AT mostró que, cuando se aplica tempranamente (<3 horas), disminuye de forma segura el riesgo de muerte por sangrado asociado a trauma2. Posteriormente, en pacientes con daño cerebral traumático, el AT mostró que aplicado de forma temprana (<3 horas), reduce el riesgo de muerte asociada al traumatismo craneoencefálico3.

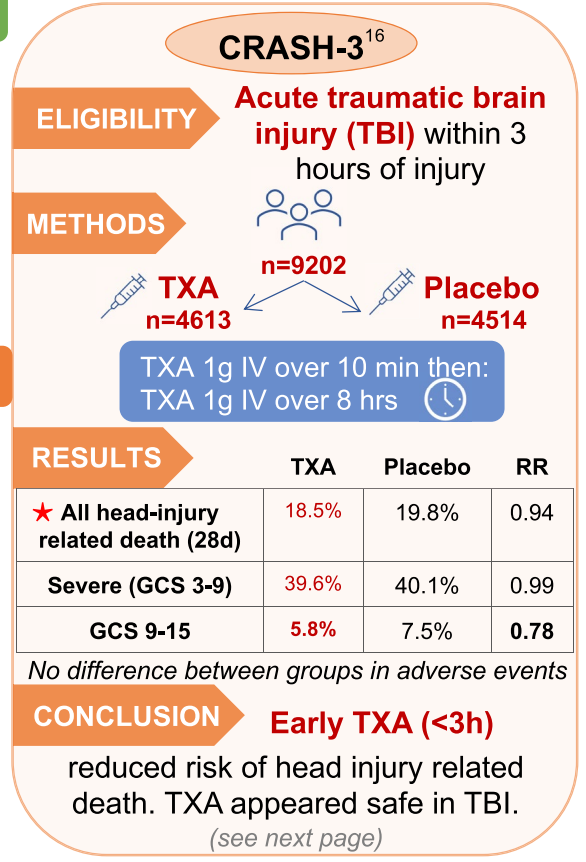
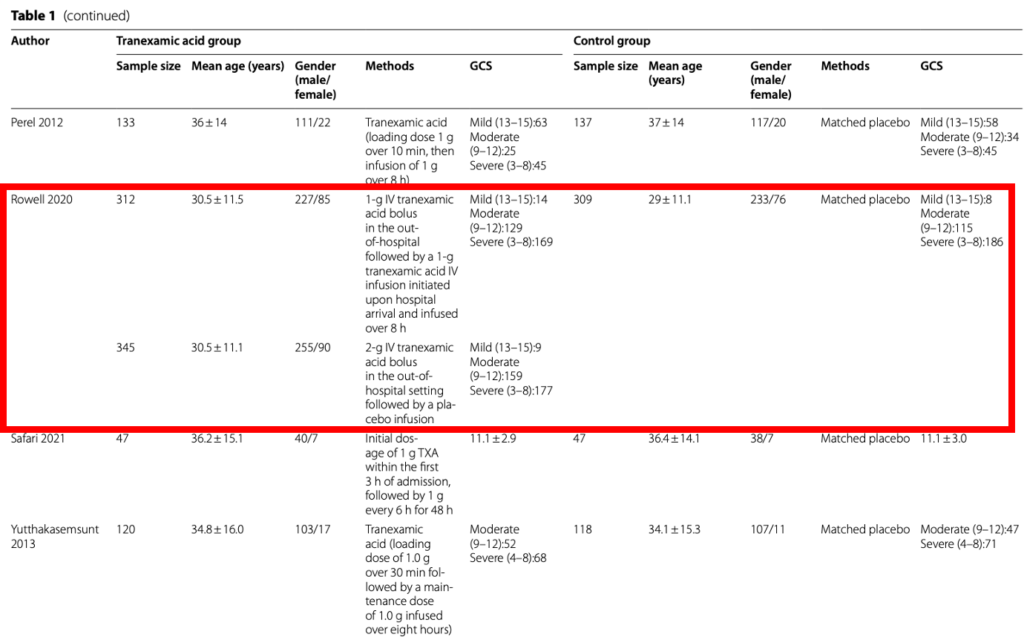
- Y a todo esto, ¿cuál es la dosis del AT en daño cerebral traumático? Pues bien, la mayoría de estudios que han abordado este escenario coinciden en las dosis y forma de administrarlas, ya sea en el prehospital o en el ámbito hospitalario. Aquí te presento los esquemas usados4.

Finalmente te diré que el AT tiene efectos orgánicos distintos a la antifibrinolisis, por lo tanto, ahora es usado en escenarios distintos en el ámbito médico y fuera de él, tiene efectos secundarios indeseables pero, en muchos casos, inevitables, tiene contraindicaciones claras estipuladas en documentos científicos de países como Estados Unidos y Canadá, y estudios recientes publicados en revistas científicas importantes han mostrado no beneficio o, incluso, resultados negativos asociados a su uso. Por todo esto, aún hay un amplísimo campo por explorar al hablar de AT.
Si tienes comentarios o dudas al respecto, te invito a dejarme comentarios en esta publicación. Saludos.
- Relke N, Chornenki NLJ, SholzbergM. Tranexamic acid evidence and controversies: An illustrated review. Res Pract Thromb Haemost. 2021;5:e12546. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8279901/pdf/RTH2-5-e12546.pdf
- Roberts I, Shakur H, Coats T, Hunt B, Balogun E, Barnetson L, et al. The CRASH-2 trial: a randomised controlled trial and economic evaluation of the effects of tranexamic acid on death, vascular occlusive events and transfusion requirement in bleeding trauma patients. Health Technol Assess 2013. https://www.journalslibrary.nihr.ac.uk/hta/hta17100/#/abstract
- Effects of tranexamic acid on death, disability, vascular occlusive events and other morbidities in patients with acute traumatic brain injury (CRASH-3): a randomised, placebo-controlled trialThe Lancet, Volume 394, Issue 10210, 1713 – 1723 //www.thelancet.com/journals/lancet/article/PIIS0140-6736(19)32233-0/fulltext
- Song, JX., Wu, JX., Zhong, H. et al. Therapeutic efficacy of tranexamic acid on traumatic brain injury: a systematic review and meta-analysis. Scand J Trauma Resusc Emerg Med 32, 18 (2024). https://doi.org/10.1186/s13049-024-01188-z https://sjtrem.biomedcentral.com/articles/10.1186/s13049-024-01188-z